COVID-19
¿Cómo consigue el coronavirus llegar al cerebro?
Un nuevo estudio revela cómo las espículas del SARS-CoV-2 consiguen penetrar la barrera hematoencefálica, un escudo que evita el paso de sustancias tóxicas entre la circulación sanguínea y el fluido cerebral.
Publicidad
El SARS-CoV-2 no solo afecta gravemente a las células de los pulmones, el corazón, riñones e hígado, sino que también podría llegar al cerebro. Según se ha comprobado en pacientes hospitalizados, son frecuentes los dolores de cabeza, la pérdida de memoria, confusión o delirios, entre otros trastornos neurológicos.
Si bien dichos síntomas podrían deberse a una reacción inflamatoria general en el organismo, cada vez son más los expertos y estudios que sugieren que el coronavirus logra invadir las células cerebrales. Pero, ¿cómo lo consigue?
El mecanismo de neuroinvasión
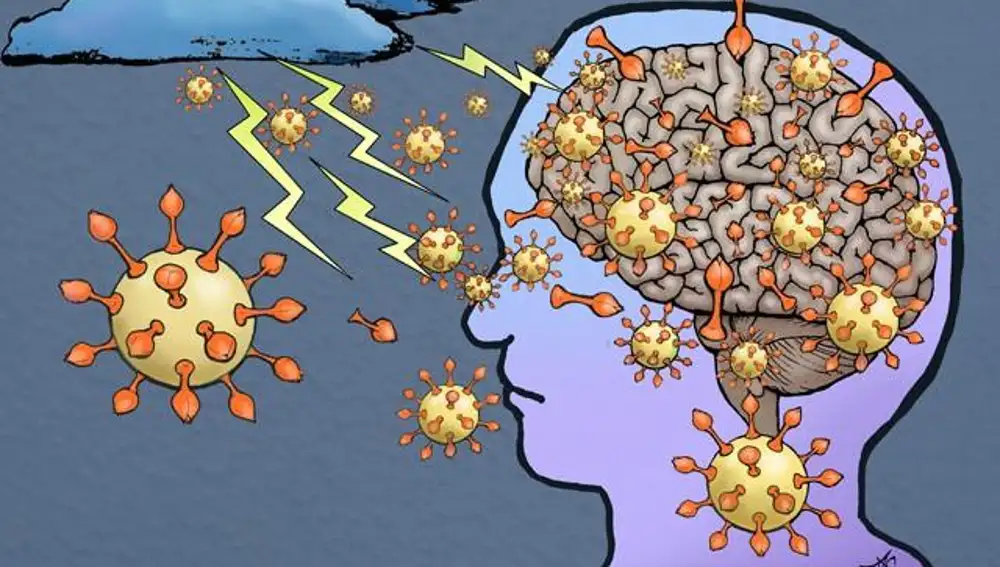
Un reciente trabajo, publicado en Nature Neuroscience, ha demostrado en roedores que las espículas virales del SARS-CoV-2, un tipo de proteínas situadas en su cubierta, son capaces de atravesar la barrera hematoencefálica, que evita la entrada de sustancias tóxicas desde la circulación sanguínea al fluido cerebral.
Esta proteína, también conocida como S1, es la que decide a qué células puede infectar el virus, pues se une a los receptores de las membranas celulares para poder invadirlas. Además, su presencia provoca una reacción exagerada del sistema inmune, causando una cascada de citoquinas y una respuesta inflamatoria muy intensa para intentar eliminar al enemigo.
Según el estudio, el coronavirus llegaría al cerebro a través de los vasos sanguíneos. El SARS-CoV-2 lograría infectar a las células de los capilares cerebrales y atravesar la barrera hematoencefálica, lo que le permitiría entrar en el cerebro. La respuesta inflamatoria provocada por la proteína S1en las células cerebrales provocaría en los enfermos efectos como fatiga, niebla mental y otros problemas cognitivos.
Si bien los autores del trabajo solo han experimentado con la proteína S1, al ser la que dirige las infecciones, aseguran que los virus suelen hacer lo mismo que sus proteínas. Estos científicos han estudiado las alteraciones en la barrera hematoencefálica en el alzhéimer, la obesidad, la diabetes y el VIH, que también tiene una proteína, la gp120, capaz de atravesar esta capa protectora.
El investigador William A. Banks, de la Universidad de Washington, líder del estudio, advierte que “muchos de los efectos del virus de la covid-19 podrían estar acentuados, perpetuados o incluso causados por la entrada del virus en el cerebro, y esos efectos podrían durar durante mucho tiempo”.
Consecuencias a corto y largo plazo
La acción del SARS-CoV-2 en el cerebro se está estudiando en modelos animales, en organoides (pequeños cerebros cultivados en el laboratorio) y en los cerebros de autopsias de pacientes con covid-19, donde se ha observado cómo invade las neuronas.
Aunque la infección cerebral no parece muy frecuente, ya que las neuronas no tienen muchos de los receptores que permiten la entrada del coronavirus, puede que algunos factores, como antecedentes genéticos o una alta carga viral, aumenten la vulnerabilidad de los enfermos.
Hasta ahora, se ha comprobado que el SARS-CoV-2 no destruye las células cerebrales, sino que solo las utiliza para reproducirse. Aún así, las secuelas de su presencia y la respuesta inflamatoria que provoca pueden ser muy graves y duraderas.
Algunos pacientes, sobre todo de edad avanzada, han sufrido accidentes vasculares. Otros, afecciones neurológicas como encefalitis. Además, se ha observado en algunos casos la degradación de la mielina, la capa que protege las neuronas, cuyo deterioro está asociado con enfermedades neurodegenerativas como la esclerosis múltiple.
çConocer mejor los mecanismos de actuación del SARS-CoV-2 y el origen de sus consecuencias neurológicas ayudará a desarrollar mejores tratamientos y protocolos terapéuticos para los afectados.
Publicidad